胡艳红医生的科普号
- 精选 宫颈妊娠
治疗前患者31岁,试管胚胎移植术后35天,查血妊约2180(mIU/mL),我院行阴超检查提示:1、宫颈管内无回声,考虑宫颈妊娠,请结合临床2、子宫畸形:右侧单角子宫并左侧残角子宫治疗中患者于2021年7月12日新疆医学院门诊复查阴超提示:宫颈管内近内口可见无回声区,大小约1.6x0.4x0.8cm,其内可见卵黄囊样回声,未见明显胎芽回声,急诊血清HCG最好滴度6325.23(mIU/mL),建议住院治疗,故急诊以“宫颈妊娠”收入住院。2021年7月15日在全麻下行“宫腔镜检查,宫腔镜诊断性刮宫”,手术顺利。治疗后治疗后30天术后一月随访:2021年7月19日病理回报:(宫颈管组织)绒毛及蜕膜组织伴出血。2021年8月22日复查阴超提示:1、子宫畸形(单角子宫?)2、右侧卵巢囊肿患者31岁,试管胚胎移植术后35天,血妊2180(mIU/mL),来我院妇科门诊找李莹副主任医师就诊,医生建议她做阴超明确是宫内妊娠再进行保胎治疗,分享该病例的目的,准确的超声诊断可以为临床提供准确的诊断依据,达到早发现,早诊断,早治疗的目的。
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科168人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科168人已读 - 精选 孕囊周围出血会导致流产吗?
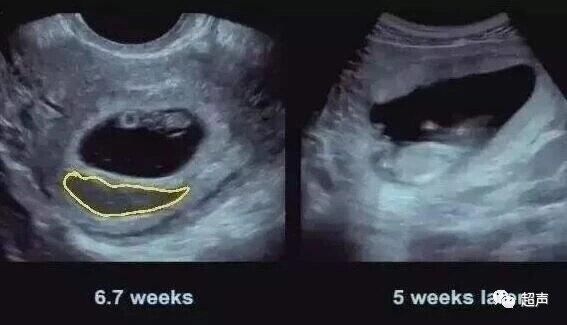
中国超声医学 昨天 先兆流产最典型的症状是少量的阴道流血,或者为血性白带。随着B超检查的广泛应用,有很大一部分孕妇,并没有阴道出血,而只是在B超检查过程中,发现孕囊周围有出血带。 孕囊周围的出血往往给孕妇带来很大的恐慌。在孕妇积极求医,就诊求解的过程当中,医生也往往把这种情况归类为先兆流产而给予相应的处理。 早孕期孕囊周围出血的原因不好找,有可能与复发性流产的原因相吻合。如解剖因素,免疫因素,遗传因素,内分泌因素,感染因素以及血栓前状态等等。具体想知道是哪种因素引起来的,并给予针对性的处理并不是一件容易的事。 出血总不是一个好的情况,孕囊周围的出血会导致流产风险的增加。但庆幸的是,有研究表明早孕期孕囊周围的出血,并不都预示着结局不好。与结局相关的因素是出血量的动态变化。如果宫腔内出血量进行性的变大,可以预示不好的结局。而出血量逐渐变少的趋势,会为胚胎的正常发育增加希望的砝码。 对于孕囊周围有出血的"保胎",主要是一个综合措施。 ●适当休息,禁止性生活,但避免绝对卧床。 ●针对可能的原因,进行针对性的治疗。 ●可以给予黄体酮类药物保胎。孕酮具有安静子宫及免疫调节作用,对于无明显原因的先兆流产,可以作为一种经验性用药。 ●中医中药。 ●如果怀疑有感染性因素存在,应给予抗生素治疗。
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科2033人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科2033人已读 - 精选 早孕超声结构筛查异常的思路
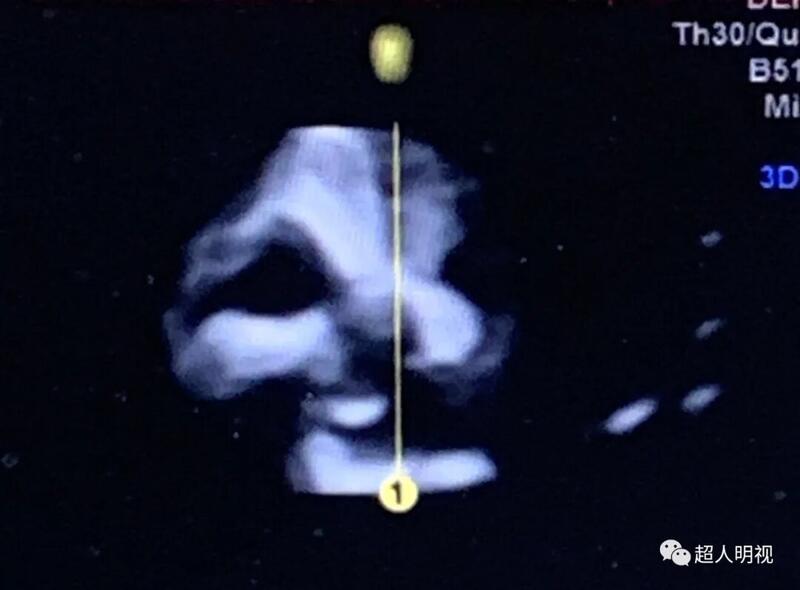
超人明视 2020-08-28 我把早孕期常见的结构筛查和相关的畸形的联系罗列了一下。当然,这并不说明出现这种情况一定会出现畸形,但是确实有这种可能性。所以我们顺着这个思路,会发现一些相关畸形。当然,绝大多数还是正常的孩子。 鼻后三角异常——唇腭裂 颅内透明层消失——开放性脊柱裂 颅内透明层增宽——Dandy-Walker畸形,Blake氏囊肿 静脉导管反向血流——心脏畸形可能 三尖瓣反流——心脏畸形可能 双顶径小——脊柱裂或者前脑无裂畸形可能 NT增厚——心脏畸形,膈疝,肠道闭锁,肺发育不良,脑积水,骨骼畸形等可能。 单脐动脉——胎儿畸形
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科872人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科872人已读 - 精选 早孕期出血到底要不要紧
超声 超声检查 2月5日 先说孕周是怎么计算的。很多朋友以为孕周是从受精的那天开始计算的,但是受精的日子常常是无法确定的。所以,孕周是从最后一次月经(末次月经)的第一天开始计算的。例如,末次月经第一天是2016年1月1日,今天是2月16日,那么孕周就是6周+4天,医生也常常描述为“停经46天”。在整个怀孕期间,孕周都是这样计算的。 怀孕早期,特别是孕周12周以前出现阴道出血并不少见,是否要紧需要看出血的时间、出血量和颜色、是否有腹痛、是否有东西掉出来。 出血时间: 对于每个月例假规律的女性,怀孕30-40天之间的少量出血可能是着床出血。超过40天的出血需要考虑先兆流产可能。 着床出血一般持续1-3天,而先兆流产出血可以反复多次出血。 出血量和颜色: 如果出血量很少,仅仅是点滴状或者血丝样,并且出现在停经30天左右,那么着床出血可能大。在停经任何时间,如果出血量多甚至像月经一样多,先兆流产或者难免流产的可能性大。 出血颜色为褐色或者暗红色说明是陈旧的出血,如果是鲜红色说明是新鲜出血。鲜红色出血需要更加警惕。 是否腹痛: 怀孕后随着子宫增大,小腹会有一些不舒服症状,但是不会腹痛。如果出现腹痛,特别是阵发性逐渐增强的腹痛,要尽快就医。一般来说,小腹正中痛伴有出血可能是流产迹象,左侧腹痛伴出血可能是宫外孕,右侧腹痛除了宫外孕还可能是阑尾炎。 是否有东西掉出来: 有时候除了阴道出血(无论多少),还会有东西掉出来。这些东西可能是血块、绒毛、胚胎或者蜕膜。有东西掉出来的出血一般不考虑着床出血,多考虑为先兆流产、流产或者宫外孕。当然,您可能无法分辨掉出来的到底是什么,所以尽量把掉出来的东西带到医院给医生看。 总之,早孕期出血如果量不大、色不红、肚不痛就先不要紧张。但是无论何时、何量、何症状的出血,都要去医院判断到底有无问题。
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科1292人已读 - 精选 早孕胎儿发育正常值
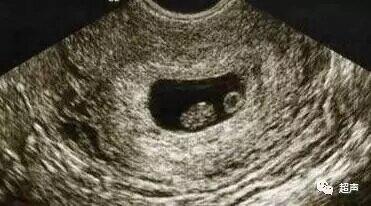
超声 昨天 1、 妊娠龄: 妊娠龄(天)=妊娠囊平均内径(mm)+30(适用于孕7周内) 妊娠龄(天)=胚长(mm)+42(适用于孕7周—12周) 妊娠龄(周)=CRL(cm)+6.5(适用于孕7周—12周) 2、 孕囊增长速度: 1.2—1.5mm/d 3、卵黄囊: 正常 3mm
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科1470人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科1470人已读 - 精选 孕11-14周胎儿“结构畸形”的筛查
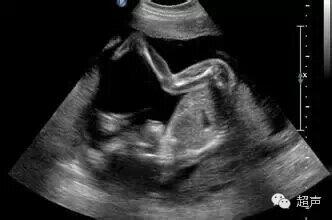
吴青青 超声检查 2013年底国际妇产超声协会出台了一个筛查指南,目的是将胎儿畸形筛查时间提前,及早筛查胎儿染色体异常软标记,为致死性胎儿畸形的孕妇提供较早终止妊娠的机会。 胎儿神经系统异常筛查 11-14周胎儿神经系统大体结构已发育完全,但小脑蚓部和胼胝体在孕19-20周发育完全,脑沟回是23-25周开始发育。11-14周测量BPD/TAD可以预测开放性脊柱裂。2万多胎儿检查中有26例开放性脊柱裂,BPD小于等于5th%诊断率是46.2%,BPD/TAD小于等于1诊断率是69.2%,联合指标的诊断率达到了76.9%,可以与唐筛相结合。 与神经管畸形相关的一个指标还有颅内透明层厚度(IT)。颅内透明层厚度实际上在测量NT的切面就能够看到。199例NT的扫描,其中IT有49例没有看到,6例怀疑是开放性脊柱裂,最终出生后有4例开放性脊柱裂,这也可以作为一个早期筛查的指标。 11-13周小脑延髓池的宽度,颅后窝如果大于2.3mm,就怀疑小脑延髓池增大、Blake囊肿。如果小脑延髓池特别小,小于1.1mm,可以诊断开放性脊柱裂。 胎儿心脏异常 NT与胎儿心脏相关。20多万染色体正常胎儿中发现537例先心病(CHDs)NT大于第99百分位,CHDs的风险增加20倍以上;NT大于第95百分位,CHDs发病率为1:48;NT大于第99百分位,CHDs发病率为1:19。NT越厚,心脏畸形发生率越高。颈部水囊瘤与心脏有关,但其大小与心脏畸形率无关。 在胎儿期11-14周胎儿心脏太小,根本看不到,但可以看到胎儿心轴,心轴与先心病有关。心轴异常,心脏畸形的风险增加,尤其是流出道异常,可与染色体异常有关。与膈疝和胸腔占位有关,如肺囊腺瘤。心脏左移可伴腹裂和脐膨出。正常的心轴早期大概是50度左右,度数增加提示法四、肺动脉闭锁、房室间隔缺损、主动脉缩窄。 胎儿腹部异常 在早期主要是对前腹壁皮肤的异常筛查,如脐膨出、腹裂、泄殖腔和膀胱外翻、体蒂异常。胎儿早期研究14例腹部囊肿,有4例合并其他系统的异常,单纯的囊肿10例。10例在随访过程中有2例持续存在,8例消失,这8例结局胎儿都是正常的,持续存在的2例中有1例是胆总管囊肿。因此胎儿期单纯腹部囊肿80%都可以吸收,但是要对胃肠道囊肿和泌尿生殖道囊肿进行鉴别诊断。 胎儿膀胱增大,可以是正常变异或合并染色体异常、结构异常。膀胱大小与孕周相关,11-14周膀胱长度小于7mm。巨膀胱可发生于任何孕周,14周前大于7mm,I级轻度增大是8-11mm,II级中度增大是12-15mm,III级重度增大是大于15mm。 胎儿骨骼系统 胎儿骨骼系统在早期特别容易看到,因为胎儿姿势和胎儿空间比较大。40例胎儿超声诊断肢体畸形,如手内翻、骨化异常、多指趾、18三体、人鱼序列综合征、骨发育不良等。 胎儿异常联合征、序列征和综合征 如脐膨出、膀胱外翻、肛门闭锁、脊柱缺陷的联合畸形,孕早期OEIS超声特征是NT增厚,前腹壁囊性包块,脊柱异常,单脐动脉。如Cantrell五联征,脐膨出、心脏异位、胸骨裂胸骨下段缺损、膈肌前壁缺损、心包壁层缺如与腹腔交通。联体双胎在早期发现更有意义,可以及早终止妊娠,中晚期发现分娩就很困难。 PS: 11-14周还有一个指标是子宫动脉血流。11-14周双侧子宫动脉在正常是34.2%存在舒张早期切记。切记的存在与它的阻力指数,与小于胎龄儿的发生有关系。 11-14周胎儿筛查面临挑战,怎样与唐氏筛查结合起来,与NIPT结合起来,有待于多学科联合的应用。
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科3176人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科3176人已读 - 精选 超声小课堂:宫腔粘连综述
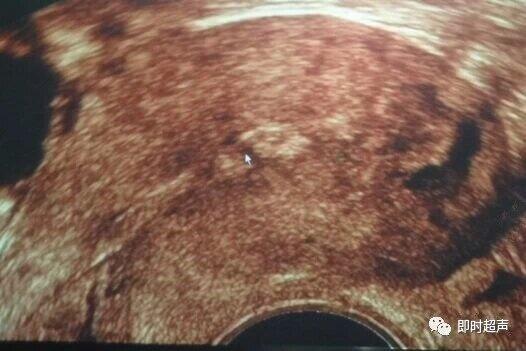
中国超声医学 昨天 定义 是指各种宫腔创伤、感染等物理、化学原因刺激子宫内膜后,造成子宫内膜基底层破坏,导致子宫肌层相互粘着,形成宫腔部分或全部粘连甚至闭锁。粘连包括子宫体腔、子宫峡部、子宫颈管,由于宫腔粘连,引起月经量少,不孕,部分患者继发痛经,闭经等一系列临床症状。临床称为子宫粘连综合征(简称IUA)。 宫腔粘连系指宫腔手术操作或因放射,感染造成了子宫内膜基底层破坏,引起了子宫腔部分或全部粘连,出现腹痛,月经过少,反复流产,继发性闭经,不孕等一系列临床病症。仅有宫颈内口呼峡部粘连时,子宫内膜未受损,故仍有周期性剥脱和出血,而经血不能经宫口流出,积聚在宫腔内,可引起周期性腹痛,随病程进展,宫腔内积血可逆流到输卵管,盆腔。 近年来,由于人工流产,宫腔治疗人数的增多又常有不规范的手术操作,致使IUA的发病率呈较明显的增高趋势。宫腔粘连在妇科疾病中已非少见,且常引起不孕、流产、早产、产后大出血等等,因此宫腔粘连的及时诊断和治疗,对患者的预后有重要的作用。 病因 任何造成子宫内膜基底层受损的因素均可导致IUA。常见的病因如下: 宫腔操作:不规范的人工流产,宫腔手术操作反复吸刮宫颈管及宫内膜或刮宫时动作粗暴,均可造成子宫颈管内膜、宫体内膜及肌层的过度损伤而导致IUA;另外,有不少文献报道,如子宫肌瘤剔除术、诊断性刮宫术、剖宫产术及子宫填塞等也可导致IUA,但较为少见。 宫内感染:宫内膜亚急性或急性感染。子宫内膜、宫颈管感染,尤其是反复人工流产,子宫内膜损伤及感染机会增多,造成宫腔粘连的可能性增大;药物流产后,绒毛组织虽排出,但蜕膜组织长时间残留宫腔内影响子宫收缩,引起长时间流血,继发宫内感染,导致宫腔粘连。 女性生殖器结核:是引起IUA显著高发的因素。该病所导致的IUA往往是严重粘连,整个内膜被破坏,宫腔闭锁,临床表现为闭经,预后较差。 遗传因素:有文献报道与遗传因素有关。 总之,宫腔粘连原因很多,但绝大多数是由于流产或产后刮宫术造成。 发病机制 目前IUA形成的发病机制尚存在争议。 南昌大学学报(医学版)2011年9月,第51卷第9期提出神经反射学说,认为宫颈内口是一特殊的神经分布区域,有大量的神经节及高度分化的感觉小体,刮宫时内口反射性痉挛,使得无完整上皮的裸露部分易于粘连的倾向,若这种痉挛持续存就可能发生粘连。 有国外学者认为IUA发生与子宫内膜修复障碍有关。子宫内膜出现创伤后,内膜及相应小血管再生能力下降,同时纤维组织增生,若内膜中成纤维细胞溶解酶活性降低,胶原蛋白过度增生,内膜受抑制,粘连形成。 子宫内膜受损后,供应子宫内膜的动脉血管修复缺损,导致雌激素应激能力下降,这种低激素状态也可能是促成子宫内粘连形成的原因之一。 个体差异,体质因素对发病亦有着重要影响。 临床表现1.月经周期的改变:粘连带的存在使月经血引流不畅,在宫内积聚,可引起阴道不规则出血或出血淋漓不尽。 2.月经过少:功能性内膜面积明显减少。3.闭经:完全性宫腔粘连,子宫内膜彻底破坏。4.继发性痛经:如宫腔下段或宫颈内口处发生粘连,可引起局部阻塞;由于子宫内膜未受损,仍会出现周期性剥脱和出血,而经血不能经宫口流出,积聚在宫腔内,严重者并可逆流到输卵管,盆腔。5.反复流产,不孕等。 2D-US声像图特征宫腔粘连在二维声像图中,子宫内膜回声不均匀,内膜局部回声连续性中断,宫腔积液或无明显异常改变。 3D-US图像主要特点三维是在二维的基础上增加了最能体现宫腔形态子宫冠状切面的显示。1. 子宫内膜线不规则,回声不均匀,内膜厚薄不均,最厚处小于0.5cm。2. 内膜回声显示不清,边缘粗糙,内可见部分扭曲的线样强回声,宫内膜周边或内部可见多处不规则 低回声区或低回声带(前后壁肌层粘连),使子宫内膜回声连续性中断,内膜与肌层回声分界不清。3. 宫腔形态:可不规则或减小。4. 宫腔及宫颈管分离积液,该类患者为子宫峡部和宫颈外口处内膜分别粘连而使经血外流受阻,导致宫腔有不同程度积液。根据宫腔镜证实,宫腔分离越明显,则提示粘连程度越轻。而子宫内膜厚度越薄,提示粘连程度越重。 宫腔部分粘连超声表现1. 子宫内膜厚薄不均,内膜菲薄2. 宫腔粘连处宫腔线消失,造成内膜缺损的声像3. 粘连以外的内膜回声正常。4. 宫腔内有积血时,显示宫腔分离或宫内无回声区。5. 宫内可见不规则的高回声带(粘连带);粘连处宫腔线消失,内膜菲薄(≤3mm)或缺损6. 肌层回声分界不清; 宫腔广泛粘连的超声表现1. 宫腔内膜薄,呈细线状2. 局部内膜线中断,内膜无周期性改变3. 不规则强回声4. 患者经量明显减少或闭经。 宫颈粘连超声表现1. 宫腔线分离,内见暗区2. 宫颈内口正常3. 宫腔内有不等量的较均匀的低回声。4. 结合宫腔手术后无月经来潮容易诊断。 注意:仅仅根据超声表现不能诊断宫腔粘边或内膜粘连,需结合宫腔操作病史诊断。 超声分度标准参照文献将子宫内粘连的经阴道超声诊断结果分轻、中、重三度。 轻度:子宫内膜线部分不连续,内膜厚度>5mm,不连续区可见不规则低回声区,范围小于宫腔长径1/4,宫腔可见分离。 中度:子宫内膜线部分不连续,内膜厚度2~5mm,不连续区可见不规则低回声区或低回声带,累及1/4~3/4宫腔,宫腔可见散在分离。 重度:子宫内膜线不连续,内膜厚度
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科4138人已读
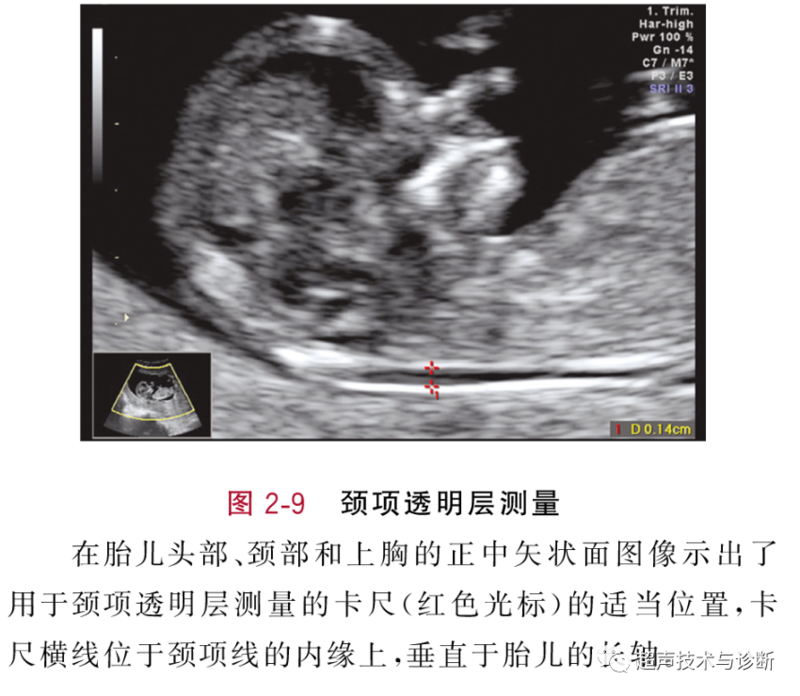
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科4138人已读 - 精选 NT的测量要求
超声 昨天 NT的测量必须在NT的最宽处进行,测量时间是11—13+6d周,测量时需遵循以下标准: ①NT的边缘必须足够清晰,以便卡尺正确放置 ②胎儿必须处于正中矢状切面 ③图像必须放大,放大后的图像被胎儿头颈部、颈部和上胸部填充 ④胎儿颈部必须处于中立位置,不得俯曲和过度伸展 ⑤羊膜必须被视为与NT线分开 ⑥必须使用超声上的(+)卡尺进行NT测量 ⑦电子卡尺必须放在颈项线的内边界上,水平横线本身不得超过颈项线的内边界 ⑧卡尺必须垂直于胎儿的长轴
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科2263人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科2263人已读 - 精选 子宫内膜息肉
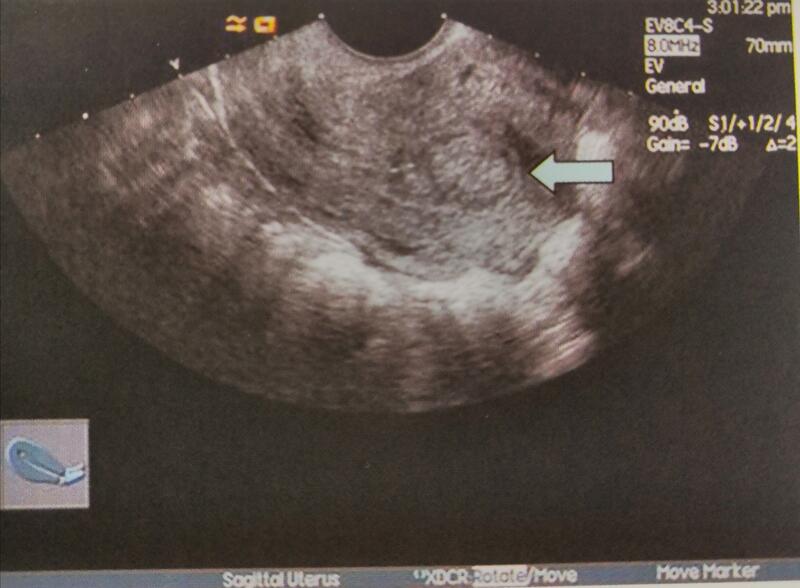
胡艳红 乌鲁木齐市中医医院 超声医学副主任医师 一、疾病概述 由子宫内膜腺体、纤维性间质和厚壁供养血管构成的良性结节状突起称为子宫内膜息肉。子宫内膜息肉可从子宫壁的任何部位、任何角度向子宫腔内突出生长,也可突入宫颈管内,也有位于子宫角部栓堵于输卵管口者,可为单发,也可为多发,多为良性病变,但有恶性倾向。 1. 病理分类与发病机制 子宫内膜息肉的组织学分类包括功能性子宫内膜息肉、非功能性子宫内膜息肉、腺肌瘤性息肉及绝经后子宫内膜息肉; 子宫内膜息肉的发生常与雌激素水平绝对或相对增高有关,也与局部子宫内膜对激素的异常反应有关,还与宫内异物对子宫内膜的刺激有关,子宫内膜息肉和腺肌瘤性息肉可发生于青春期后任何年龄,药物治疗无效。 2. 子宫内膜息肉癌变或合并内膜癌 年轻妇女子宫内膜息肉的癌变率为0.5%~1%,而为绝经期和绝经后,妇女子宫内膜息肉的癌变率可高达10%~15%。由于子宫内膜息肉与Ⅰ型子宫内膜癌的发病机制相似,故子宫内膜息肉与子宫内膜癌可同时发生。 3. 临床表现: ① 月经改变:月经量增多,经期延长或不规则阴道出血。 ② 贫血:见于息肉较大,病程较长者。 ③ 继发感染。 ④ 不孕或流产。 4. 超声检查的时间及方法 于月经后或子宫出血停止后3天内行经阴道或经腹部彩色多普勒超声检查(建议经阴道超声检查)。 ① 经阴道或经腹部检查测量子宫大小、宫腔回声厚径及宫腔内息肉样病变的大小,观察息肉样病变的边界及内部回声。 ② 观察息肉样病变的血流分布,检测供养血管根部血流速度及动脉阻力指数。 5. 检查注意事项与提示 ① 子宫内膜息肉包含了子宫内膜,功能性息肉,非功能性息肉,腺肌瘤性息肉及绝经后子宫内膜息肉四个病理分型,各类子宫内膜息肉的声像图表现类似,除绝经后子宫内膜息肉可依据是否绝经划分,另三类均为病理诊断。 ② 子宫内膜息肉的声像图表现与子宫内膜息肉样增生:子宫内膜息肉癌变及子宫内膜息肉样癌声像图表现相似,与子宫内膜息肉癌变及子宫内膜息肉样癌彩色多普勒血流显像表现相似。因此超声检查对上述病变提示为子宫内膜息肉样病变,而不直接提示子宫内膜息肉,即形态似内膜息肉,病理诊断可为子宫内膜息肉,也可为息肉样增生,息肉癌变或息肉样癌。 ③ 子宫内膜息肉与子宫内膜癌可同时发生,且进入为绝经期后子宫内膜息肉的癌变率明显增加,故超声检查对子宫内膜息肉样病变的进一步诊疗建议应更为积极,如诊断性刮宫为子宫内膜不典型增生,则不能除外内膜息肉癌变或合并子宫内膜癌。
 胡艳红 副主任医师 乌鲁木齐市中医医院 超声科4085人已读
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科4085人已读 - 医学科普 孕期宫颈长度测量的意义
超声2022-05-2021:21发表于山东正常情况下,妊娠14-28周时宫颈长度稳定,其变化符合钟形曲线,在妊娠28-32周后,宫颈长度逐渐缩短是正常表现。宫颈长度的中位数为:妊娠22周前为40mm,妊娠22-32周为35mm,妊娠32周后为30mm。短宫颈是指妊娠16-24周孕妇宫颈长度≦25mm,研究认为宫颈越短,早产的风险越大。对于筛查发现的短宫颈人群可以通过干预措施(阴道黄体酮的治疗、宫颈环扎手术等)来降低自发性早产的风险。因此识别宫颈较短的女性具有重要意义。目前认为进行性的宫颈管改变首先从宫颈内口开始,逐渐向宫颈外口方向消退,超声检查能够在发现宫颈出现改变之前,第一时间发现宫颈长度的变化。因此超声测量宫颈长度在早产的预测中有着不可替代的作用。宫颈长度测量方法排空膀胱,经阴道超声检查,检查时动作要轻柔,避免对宫颈施加压力,测量宫颈内口到宫颈外口的距离,测量三次求平均值,力求时间最短。
胡艳红 副主任医师 乌鲁木齐市中医医院 超声科705人已读





